不妊検査と一般治療
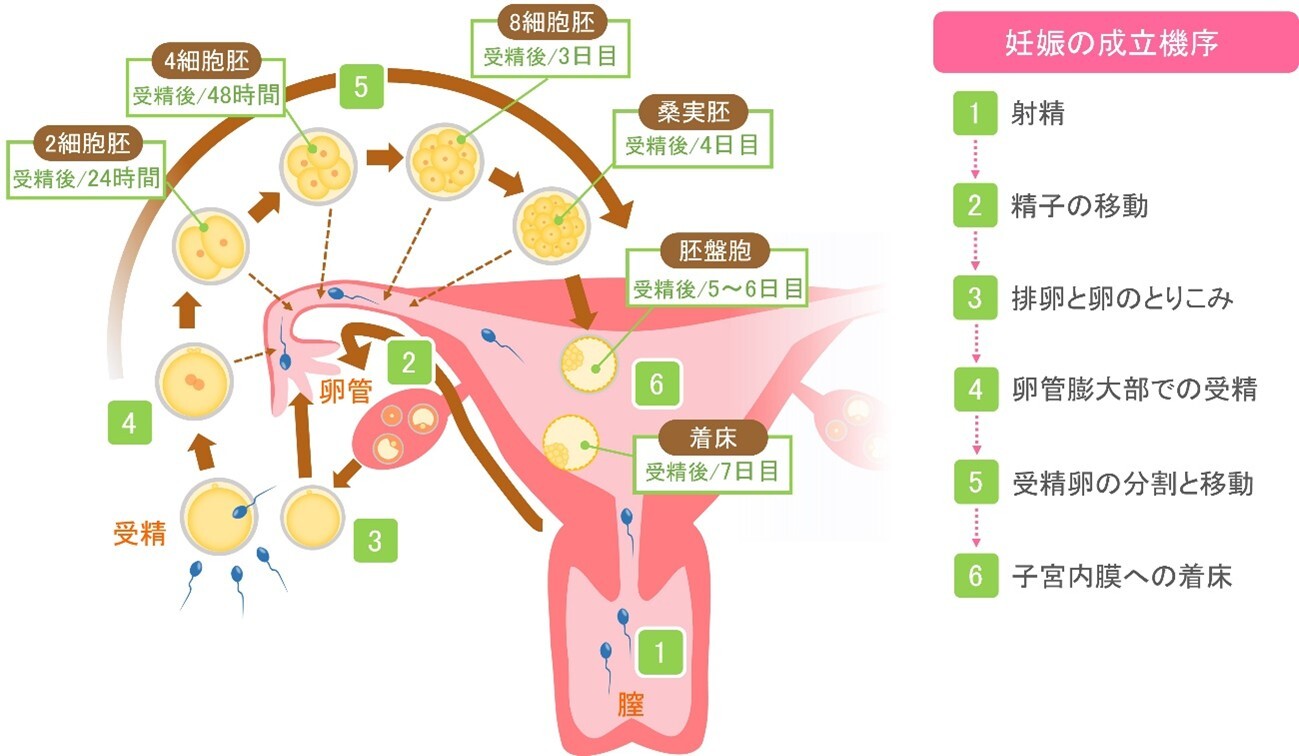
妊娠成立のしくみ
妊娠は射精から着床にいたるいくつもの過程が正常に働いてはじめて成立します。妊娠成立のしくみについて説明します。
月経周期の調節
脳内の視床下部・下垂体から月経周期を調節しているホルモン-LH(黄体化ホルモン)、FSH(卵胞刺激ホルモン)-が分泌されます。それらが卵巣に働き、卵胞(卵の入っているふくろ)が発育します。発育卵胞からはエストラジオール(E2)が分泌され子宮頚管や子宮内膜に作用します。それにより、子宮頚管からは頚管粘液が多量に分泌され精子が膣から子宮腔内に入りやすい状態となり、また子宮内膜は次第に厚くなります。卵胞が20mmに発育するとLHサージが起こり排卵がおこります。排卵後の卵胞は黄体となりエストラジオール(E2)とプロゲステロン(P)を分泌します。これらが子宮内膜に作用し受精卵を着床しやすい状態にします。
妊娠の成立機序
性交により精子が膣内へ射精され、その後精子は子宮頚管から子宮内、さらに卵管膨大部へ移動します。同時に、成熟した卵子が排卵し、卵管采より取り込まれます。その後、卵管膨大部で精子と卵子が受精します。受精卵は分割しながら卵管内を子宮腔へと移動し子宮内へ着床します。
不妊症の原因
排卵がうまくいかない

月経が順調に起こる人は1ヶ月に1回排卵があると考えられますので、妊娠のチャンスがあります。しかし、排卵が起こらない無排卵の人は妊娠は望めません。排卵は脳の視床下部・下垂体と卵巣が正常に働くことにより起こります。したがって、視床下部や下垂体に異常があると排卵は障害されます。また、プロラクチン(PRL)が高い高プロラクチン血症や卵巣に小さい嚢胞が多数ある多嚢胞性卵巣、甲状腺の機能異常などの場合も排卵は障害されます。基礎ホルモンの値を測定することにより排卵障害の有無や部位を見つけます。
卵管の通過性がよくない
子宮内膜症
子宮内膜症とは卵巣や骨盤内に子宮内膜組織が存在するものです。それにより卵巣の腫大や卵管の通過障害がおこります。
精子の異常
精子が少なかったり(乏精子症)、形の悪い精子が多かったり(精子奇形症)、精子の運動率が不良である(精子無力症)場合には不妊の原因となります。また、精液中に精子が全く認められない(無精子症)こともあります。
その他の原因
- 着床障害:子宮筋腫、子宮腺筋症、子宮内膜ポリープ、子宮奇形などが含まれます。
- 子宮頚管粘液の異常:子宮の入り口を頸管といいます。排卵日前にはそこから粘液が多量に分泌されて精子が子宮の中に入っていきやすくなります。しかし子宮頚管粘液の量が少ない場合には子宮腔内に精子が入りにくくなります。
原因不明(一般的な検査で原因がはっきりしない)
一般不妊検査(精液検査、基礎ホルモン検査、フーナーテスト、基礎体温、超音波検査および子宮卵管造影法など)で異常を認めない場合をいいます。
基礎ホルモン検査(月経周期2~5日目)
採血により下垂体や卵巣のホルモン(LH、FSH、PRL、E2、TSH、fT4)を測定し、排卵障害の有無やその部位を診断します。
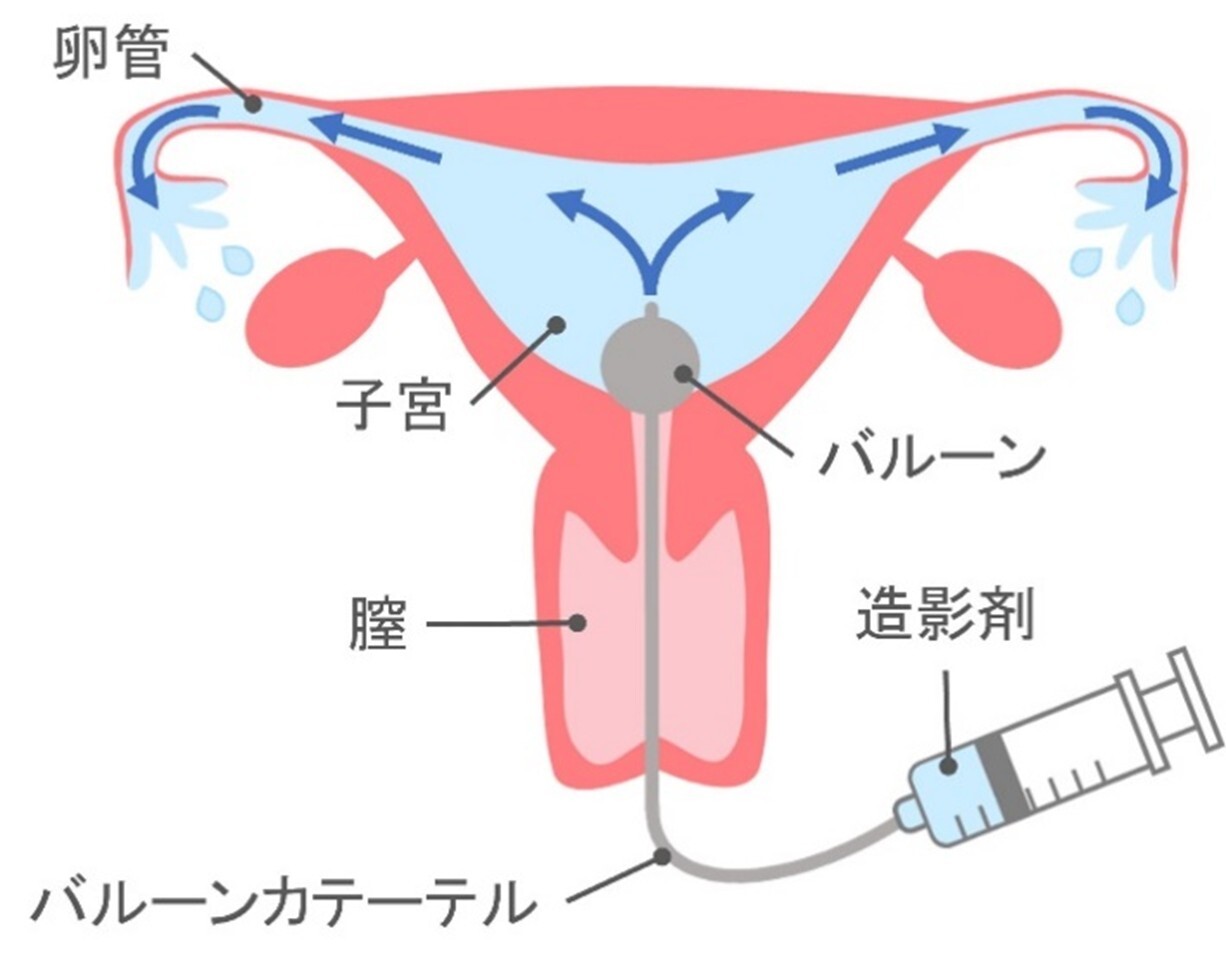
子宮卵管造影法(月経周期7~10日目頃)
子宮腔内に造影剤を入れて子宮の形や卵管の通過性を見るレントゲン検査です。妊娠を促進する治療的効果もあります。
子宮卵管造影法
フーナーテスト(月経周期12~14日目頃)
精子が子宮の中に入っていけるかどうかの検査がフーナーテストです。診察の前夜または当日の朝に性交をして来院していただき、子宮頚管粘液中に精子が進入したか顕微鏡で観察します。
超音波卵胞検査(月経周期12~14日目頃)
黄体機能検査(高温期5~7日目)
排卵の7日後ごろに採血を行い、着床に必要な黄体ホルモンが十分にでているか調べます。
クラミジア抗原・抗体検査
クラミジアに感染すると卵管がつまることがあります。子宮の入り口をこするか、または採血により感染しているかどうか調べます。
精液検査
精液を採取して検査を行います。精液1ml中に1,600万個以上、精子運動率42%以上がWHOの基準値となります。この数値は、妊娠したカップルの男性の下位5%の数値となります。ひとつの目安と考えていただきたいと思います。
不妊症の一般治療
1.排卵日の予測と性交のタイミング

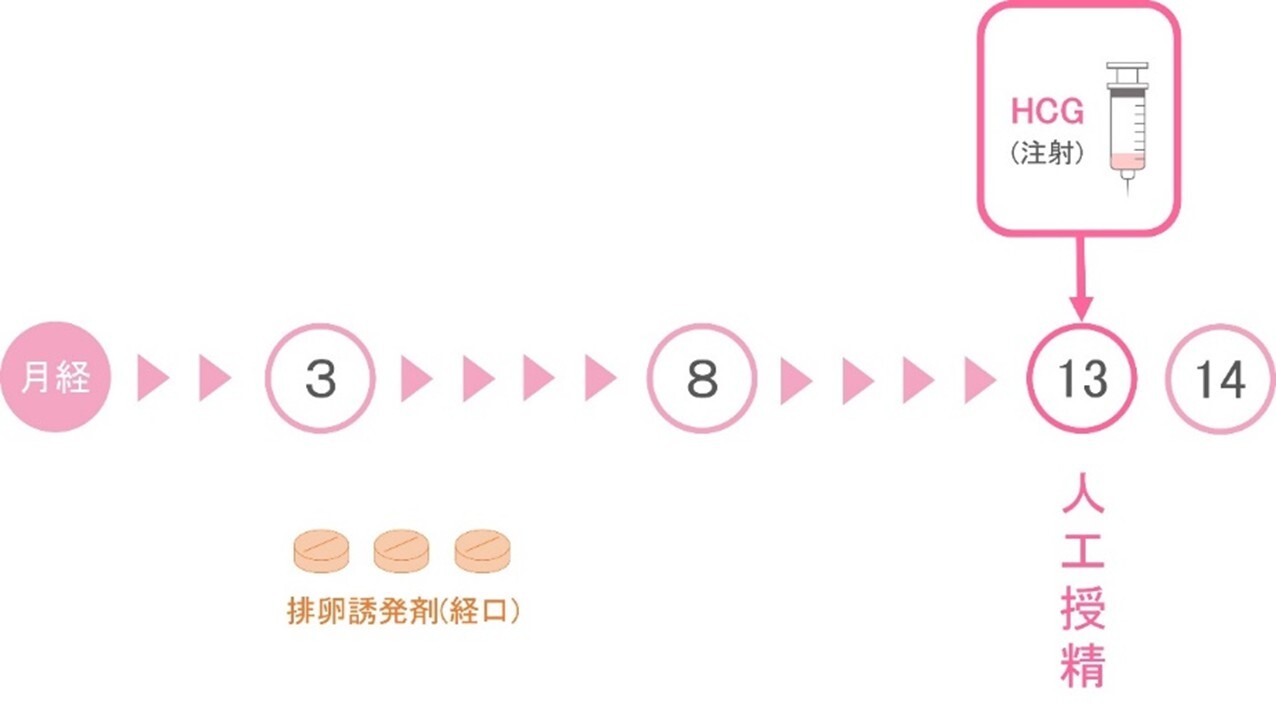
2.排卵誘発(卵巣刺激)法
1)セキソビット療法
2) クロミッド療法
3)フェマーラ(レトロゾール)療法
4)FSH療法
5)メトフォルミン療法
多嚢胞性卵巣で、肥満、高血糖やインスリン抵抗性の方に対して使用します。月経開始から排卵前まで内服します。使用に当たっては、血糖の測定、内服前および内服中の基礎体温の測定が必要となります。
6)漢方療法
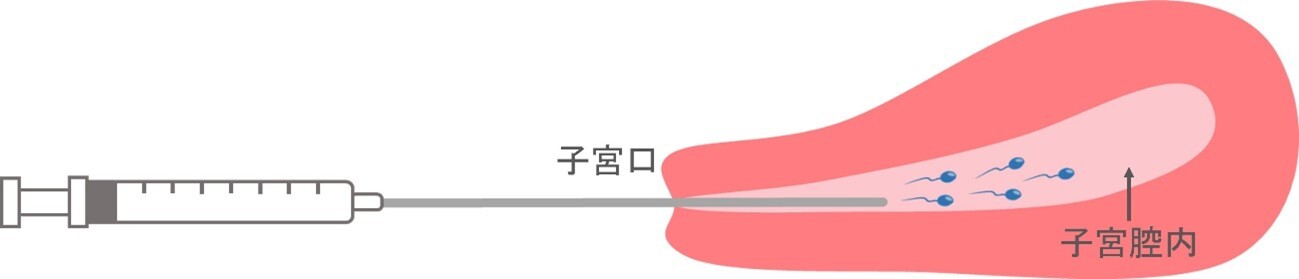
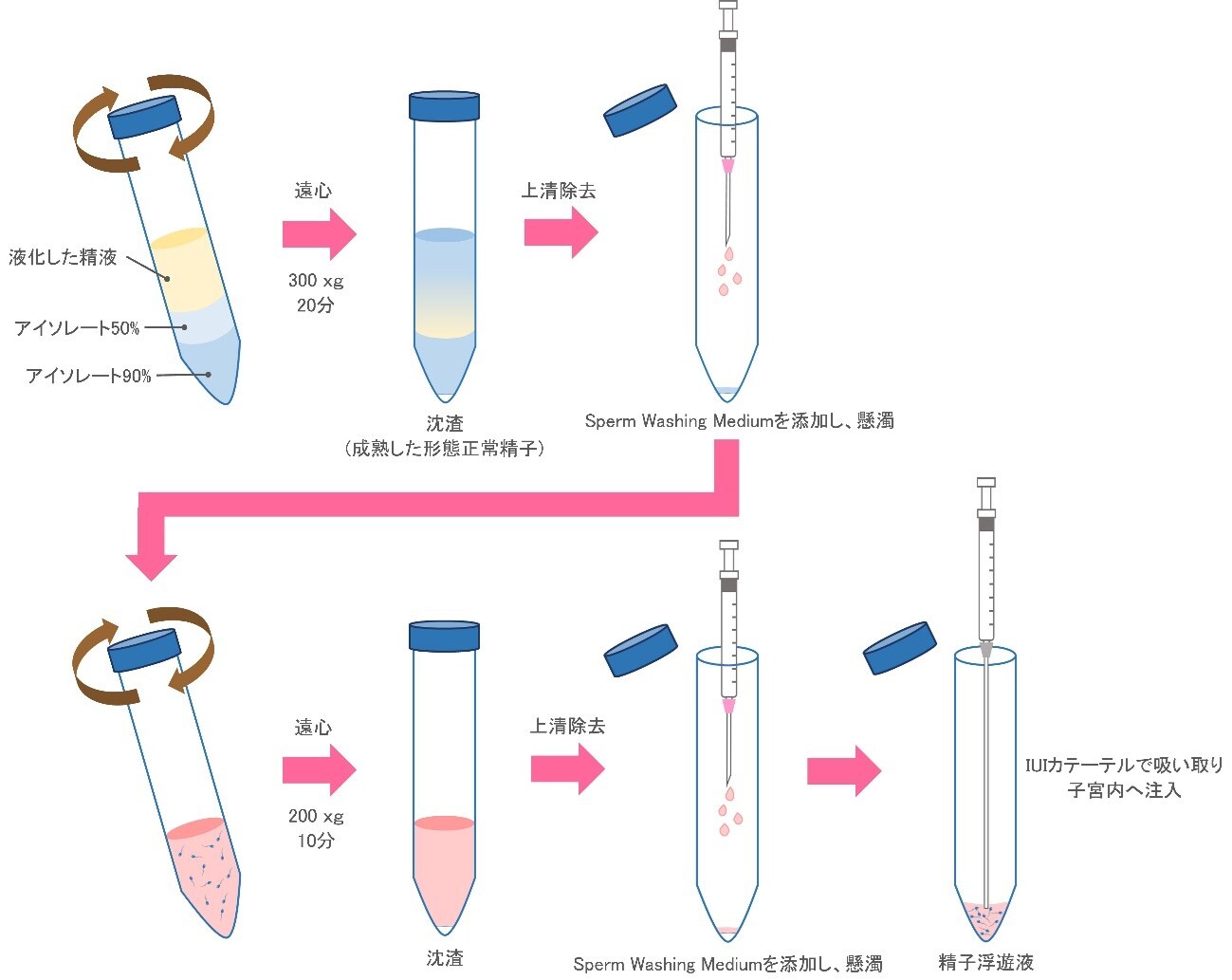
3.人工授精(AIH)
人工授精は精液から運動性の良好な精子を分離し、直接子宮内に注入する方法です。実施可能な方は、1)精子・精液の量的・質的異常 2)射精障害・性交障害 3)精子-頸管粘液不適合 4)機能性不妊、です。排卵誘発剤の内服やFSHの注射により排卵誘発(卵巣刺激)を行ったのち、洗浄濃縮した精子を子宮内に注入します。人工授精1回の妊娠率は13%(当院データ)です。施行回数は、女性の年齢や男性側の状態により異なりますが、年齢が39歳以下では4回まで、40歳以上では2回までがお勧めです。治療が奏効しない場合には、生殖補助医療(体外受精)の実施をお勧めしています。
人工授精のながれ
人工授精の精液調整
精子の子宮内注入